病気とトラブル



子宮のトラブル・病気
![]()
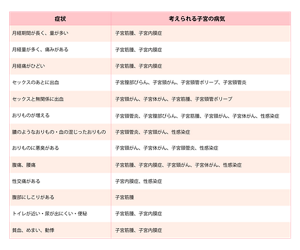
こんな症状ありませんか?
月経やおりものの異常、不正出血、腰痛など、日頃、悩まされているさまざまな症状。じつは、こうした症状が子宮の病気のせいだったという場合も少なくありません。
ここでは、主な自覚症状から考えられる子宮の病気をあげてみました。
※ただし、子宮の病気があっても自覚症状がない場合もあります。また、ここにあげた症状は、子宮以外の病気の場合にも見られることもありますので、安易な自己診断はしないようにしましょう。


![]()
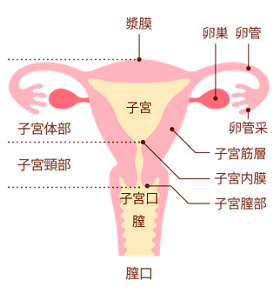
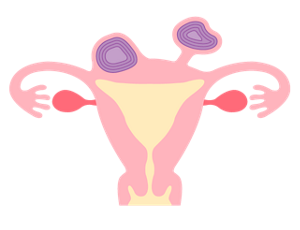
子宮のしくみ
子宮は洋ナシをひっくり返したような形をしています。大きさは、20~40代には鶏卵くらいですが、閉経のころからだんだんと小さくなって親指大くらいまで縮みます。
ここでは、子宮のイラストを見ながら、どんな場所にどんな病気が起こりやすいのかを解説しましょう。
[子宮体部]
子宮の上部3分の2を占めるふくらんだ部分。
●起こりやすい病気→子宮筋腫、子宮体がん、子宮腺筋症(子宮内膜症)
[子宮頸部]
子宮の下部3分の1を指す。子宮体部から続く細くくびれた部分。
●起こりやすい病気→子宮筋腫、子宮頸がん
[子宮口]
子宮の開口部で、月経血や分泌物はここから出る。
[子宮底]
子宮のもっとも上の部分。
[子宮腔]
子宮内部の空洞になった部分。
[漿膜]
子宮の外側をおおっている薄い膜。
●起こりやすい病気→子宮筋腫、子宮内膜症
[子宮筋層]
厚さ1~3cmの筋肉の層。伸縮性のある丈夫な筋肉で、妊娠時には子宮の大きさが30~35cmまで伸びる。
●起こりやすい病気→子宮筋腫、子宮腺筋症(子宮内膜症)
[子宮内膜]
子宮の内側をおおっている粘膜。女性ホルモンの働きで周期的に厚くなったり、はがれ落ちたりして、月経が起きる。
●起こりやすい病気→子宮内膜炎、子宮体がん
[子宮頸管]
子宮頸部の内側、子宮腔と子宮口の間の部分。
●起こりやすい病気→子宮頸管炎、子宮頸管ポリープ
[子宮腟部]
子宮のいちばん下の部分で、腟に面している。
●起こりやすい病気→子宮腟部びらん、子宮頸がん
![]()
主な子宮の病気
知っておきたい主な子宮の病気について、特徴や原因、治療などをまとめました。
子宮筋腫
◆特徴と原因
婦人科の病気のなかでは、もっともポピュラーな病気です。30代以上の4、5人に1人は筋腫をもっているといわれます。
子宮筋腫とは、子宮の筋肉にかたいコブのようなものができる病気。その原因はまだよくわかっていませんが、筋腫の成長には女性ホルモンが影響しているものと見られています。
筋腫の数は、ひとつだけという人は少なく、数個から10数個というケースがほとんどです。子宮筋腫は良性の腫瘍ですが、月経のトラブルや不妊、流産、早産などの原因になることもあります。
子宮筋腫の種類
筋腫ができる場所によって、大きく3つに分けられます。このほか、まれに子宮頸部や子宮腟部にできることもあります。
1.筋層内筋腫
子宮筋層のなかで筋腫が大きくなるケース。
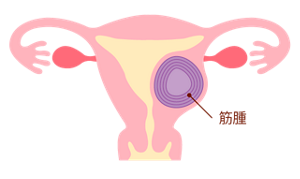
2.粘膜下筋腫
子宮の粘膜の下にできる筋腫で、子宮の内側に突き出る。
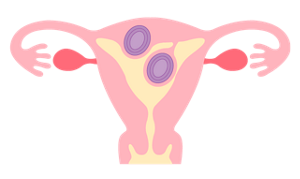
3.漿膜下筋腫
子宮の外側をおおっている漿膜の下にできる筋腫で、子宮の外側(腹腔内)に突き出る。
◆症状
とくに自覚症状がない人もいます。また、筋腫ができる場所や大きさによって症状も違ってきます。
もっとも多い症状は、月経量が増える過多月経のケース。その結果、貧血になって、動悸や息切れ、めまいなどが起きることもあります。また、月経が長びく過長月経や不正出血、おりものの増加、月経痛、腹部のしこりなどもよく見られます。そのほか、筋腫が大きくなってくると周囲を圧迫するため、便秘や頻尿、腰痛などが起きることもあります。
◆治療
治療法には手術と薬物療法があり、筋腫のできた場所や大きさ、症状の程度、その人の年齢や妊娠希望があるかどうかなどによって、方法を選択します。
筋腫が小さくて自覚症状があまりない場合や、閉経が近いまたは閉経後の場合、手術や薬物療法は行わずに、定期的に検査を行って経過を見ることがあります。
1.手術療法
筋腫がにぎりこぶしよりも大きくなった場合、症状がひどい場合、不妊や流産などの原因になっている場合などは手術で筋腫を切除します。手術には、子宮全体を摘出する方法と筋腫だけを摘出する方法があります。筋腫のできた場所や大きさによっては、腹腔鏡などを使ったからだへの負担が少ない手術法も増えています。筋腫の部分だけを摘出した場合は妊娠も可能ですが、半面、再発する可能性もあります。
手術をするかどうか、またどちらの手術を選ぶかは慎重に決めたいものです。自分の希望を医師に伝えて、よく話し合ったうえで決めるようにしましょう。
2.薬物療法
子宮筋腫の成長を左右するのが、女性ホルモンのひとつである卵胞ホルモン(エストロゲン)です。そこで、卵胞ホルモンの分泌を少なくするホルモン剤を使用することがあります。
このホルモン療法は長期間続けるわけにはいかず、1回の治療は6カ月間が限度とされています。そのため、手術前に筋腫のサイズを小さくする場合、閉経が近い場合、重い症状を一時的にやわらげる場合などに行われます。筋腫を縮小させる効果のあるスプレキュア、ナサニールという点鼻薬、リュープリン、スプレキュアなどの注射薬があります。
漢方薬は症状の改善のために用いられますが、筋腫そのものを小さくすることはできません。
子宮内膜症
◆特徴と原因
子宮内膜は、子宮のいちばん内側(内腔)にある膜。女性ホルモンの作用で、周期的に増殖と剥離を繰り返しています。
ところが、この子宮内膜が、腹膜や卵巣など子宮の内腔ではないところに発生して、増殖することがあります。これが子宮内膜症です。原因はまだはっきりわかっていません。
子宮内腔以外のところにできた子宮内膜も、その場所で周期的に増殖と剥離を繰り返します。それによって、強い月経痛を起こしたり、周囲の臓器と癒着したりして、不妊の原因になります。
子宮内膜症は10代後半から発生して、加齢とともに増えます。子どもを産み育てる世代(生殖年齢層)にある女性の5~10%は罹患しているといわれていますが、40代後半の閉経期を迎えると、急速に減少します。
なお、病巣が卵巣にできたものを「子宮内膜症性チョコレート嚢腫」といいます。強い月経痛や腰痛などの痛みだけでなく、卵胞の発育障害や排卵障害を起こし、不妊の大きな原因になります。また、サイズが大きくなると破裂したり、卵巣がんのリスクも高まることがわかっているので、早く治療してください。
◆症状
日本内膜症協会の調査によると、もっとも多い症状は強い月経痛で、子宮内膜症がある人の8割強に見られるとの報告があります。その他、月経時以外の下腹部痛、腰痛、性交痛、排便痛も多く見られます。また、約半数に不妊が認められます。月経異常(月経過多、不正出血など)、疲れやすいなどの訴えもあります。
頻度は少ないものの、内膜が骨盤内の臓器の外に広がると、消化器、泌尿器、呼吸器などにも症状があらわれます。
◆治療
おもな治療法は薬物療法と手術です。症状が比較的軽い場合、また妊娠を希望しない場合は、とくに治療はしないで、定期的に診察を受けて経過を見ることもあります。
<薬物療法>
薬物療法は対症療法(症状をやわらげる)として行われ、ホルモン療法とそれ以外とに大きく分けられます。
ホルモン療法には、LEP剤(エストロゲンとプロゲステロンの合剤であるホルモン剤)で排卵を抑える治療が効果的です。ほかに、卵胞ホルモン(エストロゲン)の分泌を抑えるホルモンで閉経したような状態にする「偽閉経療法」などがあります。偽閉経療法は、更年期症状があらわれたり骨量が減少したりするなどの問題があるため、6カ月までしか行えません。
ホルモン療法以外では、非ステロイド性抗炎症薬(NSAIDs)や漢方薬などが使われます。
<手術療法>
手術は、子宮内膜症が薬物療法でコントロールできなくなった場合や、チョコレート嚢腫がある場合に検討されます。おもな手術には子宮や卵巣の全摘出術と、卵巣を残す保存療法があります。
卵巣を全摘出すると閉経状態になります。再発の可能性はありませんが、その後、更年期症状のケアや脂質異常症、骨粗鬆症などの予防が必要になります。
卵巣を残す保存療法では、腹腔鏡または開腹で病巣だけを切除します。保存療法では再発の可能性があるため、手術後にまた薬物療法が必要になる場合があります。
チョコレート嚢腫は、基本的には5cm以上になったら手術を検討しますが、40歳以降では4cm以上から手術をすすめられます。40歳以降に悪性化し、卵巣がんになることがあるためです。なお、チョコレート嚢腫は腹腔鏡手術が主流です。
子宮腺筋症
◆特徴と原因
子宮腺筋症は、子宮内膜が子宮の筋肉のなかにできる良性の病気です。子宮筋以外の場所にできるものを子宮内膜症と呼び、この子宮腺筋症と区別しています。
子宮筋腫がこぶ(腫瘍)をつくって子宮筋との境界がはっきりしているのとは対照的で、病変と子宮筋との境界がわかりにくいのが特徴です。女性ホルモンの影響を受ける病気のため、閉経後には病変が小さくなり、症状もなくなっていくことがほとんどです。
◆症状
主に、30代後半から50代にかけて病変が大きくなり、子宮内膜症のように強い月経痛を引き起こしたり、子宮筋腫のように月経量が増加し(月経過多)、貧血になったりするなどの症状があらわれます。月経時以外にも下腹痛や腰痛、出血が見られる場合もあります。子宮筋腫、子宮内膜症、不妊症を合併しているケースもよく見られ、良性の病気とはいえ現代女性のQOLを著しく損なう病気のひとつです。
◆治療
治療法には薬物療法や手術療法などがあります。ただし、女性ホルモンが低下すると子宮腺筋症の病変は萎縮して小さくなり、月経過多や月経痛は消失します。そのため、症状が軽度の場合は治療をする必要はありません。
貧血や月経痛、下腹部痛がある場合も、鉄剤やサプリメント、鎮痛薬で症状が抑えられる場合には手術や薬物療法は不要です。痛みが強い場合には、LEP剤(エストロゲンとプロゲステロンの合剤であるホルモン剤)や黄体ホルモン(プロゲステロン)内服薬、黄体ホルモン放出子宮内システム、卵胞ホルモン(エストロゲン)の分泌を抑えるホルモン剤を使う薬物療法が行われます。
それでも症状が軽快せずQOLが著しく低下し、根治治療を望む場合には、子宮全摘術を検討します。方法は子宮の状態により、開腹手術、腹腔鏡下手術、腟式手術があります。子宮内膜症を合併している場合は、腹腔鏡下手術や開腹手術で同時に治療することもあります。
子宮頸管炎
◆特徴と原因
子宮の下部にある子宮頸管が病原菌に感染して炎症が起きる病気。多く見られるのは、腟炎から菌がのぼってきて炎症を起こすケースです。とくに子宮腟部びらんがあると、感染しやすくなります。
原因となる菌は大腸菌やブドウ球菌をはじめ、淋菌や結核菌などもありますが、最近、増えているのがクラミジアによる感染です。クラミジア感染症はSTD(性感染症)のひとつで、主にセックスによって感染します。
◆症状
膿のような黄色いおりものが多くなります。また、頸管の粘膜が炎症でただれているので、セックスなどのあとに出血することがあります。
なお、淋菌やクラミジア感染症の場合は、女性は自覚症状があまりないのが特徴。そのため、慢性化して不妊の原因になる場合もあります。
◆治療
原因となる菌に合わせて抗生物質を使用します。クラミジア感染症など性感染症の場合は、パートナーも一緒に治療を受けることが必須です。
子宮腟部びらん
◆特徴と原因
「びらん」とはただれのこと。といっても、子宮腟部にただれが起きているわけではありません。子宮の腟に面した部分の粘膜が赤く変化して、ただれているように見えることからこう呼ばれています。
子宮腟部びらんは病気ではなく、一種の生理的変化といえるものです。ただ、子宮腟部びらんがあると、子宮頸管炎などの感染症が起こりやすくなります。
子宮腟部びらんが起きる原因には、卵胞ホルモン(エストロゲン)が深く関わっていると見られています。そのため、月経のある女性の60~70%には、子宮腟部びらんがあるといわれています。
◆症状
子宮腟部びらんがあっても、とくに症状のない場合も多くあります。よく見られる症状としてあげられるのが、おりものの増加です。
また、接触出血といって、セックスやタンポンなどによって刺激を受けると、出血しやすいのも特徴のひとつです。
◆治療
とくにひどい症状がなければ、治療の必要はありません。おりものなどの症状が気になる場合は、凍結療法やレーザー療法などの治療を行う場合もあります。
なお、子宮頸がんの初期には、子宮腟部の粘膜にびらんのときと同じような変化が見られます。そのため、子宮腟部びらんのある場合は、がんの検査を行うのが一般的です。
子宮頸管ポリープ
◆特徴と原因
原因は不明ですが、子宮頸管の粘膜に良性の腫瘍ができて、それが子宮口から垂れ下がってくる病気です。大きさは2~10mm程度で、1個から数個できることがあります。
◆症状
ポリープの粘膜は出血しやすいので、不正出血が見られることがあります。また、セックスや激しい運動をすると出血することもあります。ただ、自覚症状がとくにない場合も多くあります。
◆治療
子宮頸管ポリープは良性腫瘍ですが、切除するのが一般的です。ポリープの根元をねじって切るだけの簡単な処置なので、麻酔も使用せず、ほとんどの場合、出血も少量ですみます。ただし、再発しやすいのが特徴です。
性感染症(STD)
◆特徴と原因
性感染症はセックスで感染する病気の総称です。英語のSexually
Transmitted Diseaseの頭文字をとりSTDと呼ぶこともあります。病気の元になる菌やウイルスは、性器の周辺、精液、腟分泌物、血液などにいて、性交だけでなく、オーラルセックス、ディープキスなどによっても感染します。
よく知られているものには梅毒、淋病、クラミジア、性器ヘルペス、尖圭コンジローマ、HIV感染症などおよそ15 種類あります。また子宮頸がんのHPV(ヒトパピローマウイルス) もセックスによって感染します(子宮頸がん)。
性感染症は特別な人がかかるものではなく、性経験があれは誰でもかかる可能性がある病気です。
◆症状
ほとんどの性感染症は、感染初期には自覚症状がなく、知らない間に人にうつしてしまう怖さがあります。
とくにクラミジア感染症は、男女共に、ほとんど自覚症状がありません。感染が長く持続した場合、組織を癒着させながら広がるため、女性では卵管が閉塞して不妊症の原因になったり、流産・早産の原因になったりします。
重症化すると腸管や内臓の癒着を起こし、激しい腹痛を起こす場合もあります。
性感染症の主な症状には、陰部のかゆみや痛み、排尿痛、性交痛、おりものの異常(量が増えた、においが気になる)、陰部周辺のイボや水疱などがあります。
性感染症は、セックスの最初からコンドームをきちんとつけることでほぼ予防できますが、オーラルセックスではコンドームを装着しないため、クラミジア、淋病、HIV感染などの咽頭感染が広がりやすい問題があります。婦人科で検査を受け、性感染症にかかっていないことを確認してください。
◆治療
病気の種類に応じて、抗真菌剤や抗生剤などの薬で治療します。腟錠や軟膏などのタイプがあり、強いかゆみにはステロイドの含まれた軟膏が処方されることもあります。
治療は、どちらか一人ではなく、男女一緒に受けることが基本です。
子宮頸がん
◆特徴と原因
子宮頸がんは子宮の入り口の子宮頸部にできるがんで、HPV(ヒトパピローマウィルス)の感染が原因とされています。HPVはセックスで感染する非常にありふれたウイルスで、8割の女性が一生のうちで一度は感染しているといわれます。決して特別な人がかかる病気ではなく、性交渉があれば誰でもかかる可能性のある病気なのです。
HPVに感染し、子宮頸部の細胞がダメージを受けると、まず異形成(前がん病変)という状態になります。異形成になっても多くの場合は正常細胞に戻りますが、一部の人では異形成ががんに進みます。
発症のピークは40代ですが、近年、10代後半から20代の若い世代に子宮頸がんの発症率が増えていて問題になっています。早期発見には、20歳以降は子宮頸がん検診を2年に1回は受けることです。
◆症状
感染初期の異形成(前がん病変)~上皮内がん(早期がん)の段階では、全く自覚症状がありません。
がんが進行すると、不正出血や月経不順が見られます。性交時の出血やおりものの異常(色やにおい)が見られることもあります。さらに進むと、下腹部痛や腰痛が出る人もいます。
◆診断
・細胞診
子宮頸がんの診断には、細胞診と呼ばれる細胞の検査が必須です。子宮頸部をスパーテルやブラシといった器具でこすりとって、細胞を調べます。
細胞診の検査結果は従来はクラスⅠ(正常)~クラスⅤ(進行がん)の5段階であらわしていましたが、近年はベセスダ分類と呼ばれる分類にしたがってあらわされるようになっています。
ベセスダ分類
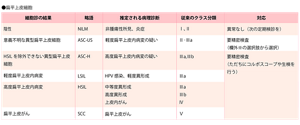


※ASC-USの場合の精密検査については主治医の指示の下、3つの対策から選択する。
①ただちにハイリスクHPV検査を施行し、
陰性の場合:1年後に細胞診検査
陽性の場合:コルポスコープや生検を行う
②HPV検査を施行せず、6カ月目と12カ月目に再度細胞診を行い、どちらか一方でもASC-US以上のときはコルポスコープや生検を行う
③HPV検査を行わず、ただちにコルポスコープや生検を行う



▼参照:日本婦人科腫瘍学会https://jsgo.or.jp/public/keigan.html▼
・組織診
組織診ではコルポスコープと呼ぶ腟拡大鏡で子宮頸部を確認して、変化している部分の組織を採取します。この検査で異形成なのか、がんなのか、がんの場合はどの程度のがんなのかを区別し、診断します。
異形成とは、子宮頸がんの前段階(前がん病変)で、病変の程度によって軽度、中等度、高度・上皮内がんの3段階に分けられます。
◆治療
軽度、中等度異形成の場合は、定期的な検診で細胞の変化を観察します。正常に戻る場合も少なくありません。
高度異形成・上皮内がんの場合は子宮頸部の円錐切除術があります。この手術は子宮の入り口を切除するので、妊娠中に子宮口が広がりやすくなり、切迫早産のリスクがあるため、最近は、がんのある子宮頸部の組織だけをレーザーなどで円錐状に切除したり(LEEP)、病変部をレーザーで蒸散させる方法がよく用いられます。
円錐切除はがんのひろがりを確認する検査の意味もあります。切除した断片にがんが認められたら、がんの部分は広いと考えられるので、子宮を摘出する手術を検討します。
手術には、子宮だけを切除する方法、子宮と腟、基靭帯の一部を切除する方法などがあり、がんの広がりや妊娠希望の有無を考慮して選びます。術後に、再発予防の目的で放射線治療を行う場合もあります。
進行したがんでは、子宮だけでなく、子宮の周りの組織や骨盤内のリンパ節まで摘出します。放射線治療や化学療法が選択されることもあります。
初期の段階でがんを発見できれば、ほぼ100%完治が見込めるとされます。20歳以上の女性は年に1度の子宮頸がん検診を受けることが大切です。
子宮体がん
◆特徴と原因
子宮体部の内側(子宮腔)に面している子宮内膜にできるがん。子宮頸がんが若い人にも多く見られるのに対し、子宮体がんは更年期以降の40~60代の女性に多いがんです。
子宮体がんの原因はまだよくわかっていないのですが、卵胞ホルモン(エストロゲン)が関わっていると見られています。
エストロゲンには子宮内膜を増殖させる作用がありますが、規則的に排卵があれば、子宮内膜の増殖を抑える黄体ホルモン(プロゲステロン)が分泌され、増殖した内膜は月経として体外に流れ出ていきます。そのため、子宮内膜ががん化することはありません。
それに対して、更年期の人や卵巣の働きが悪い人の場合、規則的に排卵が起こらず、プロゲステロンが十分に分泌されません。そのため、子宮内膜が増殖を続けて、がんの発生を招くのではないかと考えられています。
◆症状
初期の段階では症状が出ない場合も多くあります。自覚症状でもっとも多いのは不正出血で、おりものの増加、下腹部痛があらわれることもあります。かなり進行すると、悪臭のあるおりものが出るようになります。
◆治療
初期のうちは子宮を摘出する手術が一般的です。出産を希望する人で、がんが子宮筋層まで進んでいない場合は、プロゲステロンと同じ作用のあるホルモン剤を使うホルモン療法が行われることもあります。
不正出血があったら、子宮体がんの可能性があるので、放置しないで婦人科を受診してください。とくに閉経後の人で、月経2日目のような量の出血が1週間以上続く場合は要注意です。



監修/東京大学病院 秋野なな先生








