血圧とは?
血液は心臓のポンプ作用によって全身に送り出されています。血圧とは、血液が流れることによって血管の内壁にかかる圧力のことをいいます。血圧の単位は、mmHg(ミリメートル水銀柱)です。以前は、診察室などで見かける血圧計には比重が大きい水銀が入っており、血管を血液が流れる音と、その時の水銀柱の高さで血圧を測っていました。しかし、最近では水銀を使わない電子式の血圧計が増えてきました。
心臓に溜まった血液は、心臓が収縮することで勢いよく血管へ送り出されます。血圧は、心臓が収縮して血液を押し出すときに高くなり、拡張して血液の流れが緩やかなときは低くなります。この血圧を押し出したときの最も高い血圧を「収縮期血圧(最高血圧)」といいます。そして、全身から戻ってきた血液で心臓が拡張したときの血圧を「拡張期血圧(最低血圧)」といいます。
血圧の高さは、心臓が1回の収縮で送り出す血液量(心拍出量)と末梢血管内の血液の流れやすさ(血管抵抗)の掛け合わせで考えられます。心臓の拍出量が増えたり、血管の収縮などで血管の抵抗が大きくなったりすると、血圧は上がります。
血圧は、腎臓や神経(中枢神経や自律神経)、内分泌系(腎臓や副腎などのホルモン)、血管内皮細胞からの血管収縮、もしくは拡張を進める物質など、多くの因子によって調節されています。
血圧は常に変化しています。血圧の変動は精神・身体活動の影響を大きく受け、これらの活動が高まれば上がります。朝の目覚めとともに血圧は上昇し、日中は比較的高く、夜になると下がり、睡眠中は最も低くなります。季節によっても変動し、冬は高く、夏は低くなります。
血圧は一般に年齢とともに高くなります。ただし、上の血圧(収縮期血圧)は上昇を続けるのに対し、 下の血圧(拡張期血圧)は高齢になるとむしろ下がってきます。
健康診断と血圧

放っておくと、いろいろなリスクを引き起こす高めの血圧。手遅れになる前に気をつけ始める、そのきっかけに有効なのが「健康診断」です。
皆さんは、健診結果をきちんと見ていますか? 中身をよく確認せずそのまま放置していませんか?
上の血圧が高くても、下が低いから大丈夫、って思われている方もいるのでは?
血圧は、上(収縮期血圧)、下(拡張期血圧)、両方が基準値以内であることが大切です。
メタボリックシンドロームの診断基準は「収縮期血圧130mmHg以上、拡張期血圧85mmHg以上」です。普通は1回だけの測定で高血圧とはせず、繰り返し測定して判断します。「収縮期血圧130mmHg以上、拡張期血圧80mmHg以上」はその程度によって、さらに高値血圧、I度高血圧、II度高血圧、III度高血圧に分けられます。収縮期120mmHg、拡張80mmHgを超えてきていたら、少し注意が必要です。

<メタボリックシンドロームの診断基準について>
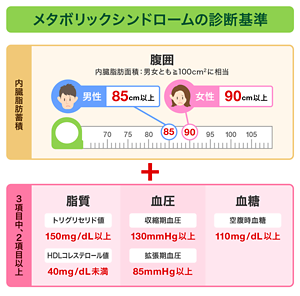
2005年に日本内科学会など8医学会によって策定されたメタボリックシンドローム診断基準*1には、内臓脂肪蓄積の指標としての腹囲基準と、血清脂質、血圧、血糖値の基準が設定されています。内臓脂肪面積が100cm2以上に相当する腹囲は、男性で85cm以上、女性で90cm以上として基準が設けられています。男女で基準値が異なっているのは、女性は皮下脂肪がつきやすいためです。その腹囲の基準値に該当し、かつ、血圧・血糖・脂質の3つのうち2つ以上の項目が基準値に該当すると、「メタボリックシンドローム」と診断されます。
2008年、厚生労働省は、特定健康診査・特定保健指導制度を導入しました。40歳から74歳の全員に腹囲の測定を行います*2 。メタボリックシンドローム該当者、または予備軍と判定された対象者には、特定保健指導を行うことが義務付けられました。
*1 メタボリックシンドローム診断基準検討委員会:メタボリックシンドロームの定義と診断基準, 日本内科学会雑誌 94(4), 188-203, 2005
*2 厚生労働省:特定健康診査及び特定保健指導の実施に関する基準, 厚生労働省令第157号, 平成19年12月28日
白衣高血圧のおはなし
普段はそうでもないのに、医師の診察時に血圧測定を受けると血圧が高くなるのを、「白衣高血圧」と呼んでいます。
・医師の前に座ると緊張してしまう。
・待ち時間が長くてイライラした。
・待合室での周囲の会話で不安になった。
・待っている間、病気のことを考えているうちに不安と緊張におそわれた。
といった感情の変化のために、急激に血圧が上昇しているのです。
日本高血圧学会が公表している「高血圧診療ガイドライン2019」では、診察室血圧と家庭血圧の数値が異なる場合は、家庭血圧の診断を優先することとなっており、つまり、診察室以外で測定された血圧が正常範囲である「白衣高血圧」は高血圧症には該当しません。
しかし一方、「白衣高血圧」は高血圧症へ移行しやすいということも、近年明らかになってきました。
健康診断で高めの数値が出る方は、普段からご自身の血圧を把握するとともに、その値が高くなかったとしても引き続き注意深く管理されることをお勧めします。
現在、安価な家庭用血圧計が普及しており、生活習慣病のなかで血圧は、家庭での管理がし易いのが特徴です。家庭での管理に、一台血圧計をお持ちになってみませんか。
監修:日本肥満予防症協会 副理事長 宮崎滋先生
1971年東京医科歯科大学医学部卒業。糖尿病、肥満症、メタボリックシンドロームの診療に従事。「よりよい特定健診・保健指導のためのスキルアップ講座」などを企画、開催。東京逓信病院外来統括部長・内科部長・副院長を経て、2012年より新山手病院・生活習慣病センター長、2015年より公益財団法人結核予防会理事・総合健診推進センター所長に就任。日本肥満学会副理事長、肥満症診療ガイドライン作成委員長等歴任。東京医科歯科大学医学部臨床教授。



